Лампэктомия молочной железы — это современный высокоэффективный хирургический метод, который является альтернативным вариантом более сложным операциям по удалению опухоли.
Рассмотрим ключевые достоинства и недостатки этого оперативного вмешательства, в каких случаях назначается, как проводится, может ли давать осложнения, и в чем заключаются нюансы послеоперационного периода.
Что такое лампэктомия молочных желез?
Лампэктомия (lump – опухоль, ectomia – удаление) относится к органосберегающим видам хирургического лечения. Следует сказать, к современным оперативным вмешательствам, способных сохранить женщине железу, относятся только два вида операций:
- Лампэктомия.
- Онкопластическая резекция.
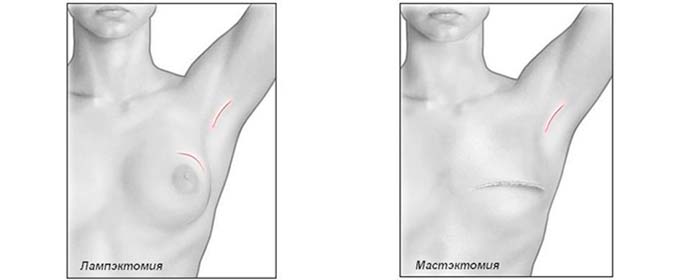
Все остальные оперативные варианты, проводимые на МЖ по удалению опухолей, в том числе и мастэктомия, подразумевают полное иссечение органа.
В прежние времена, даже при наличии небольшого новообразования, применялась безальтернативная резекция органа. Многие женщины по психологической причине отказывались от такого лечения, что вело к дальнейшему развитию онкологии и плачевным последствиям, вплоть до летального исхода.
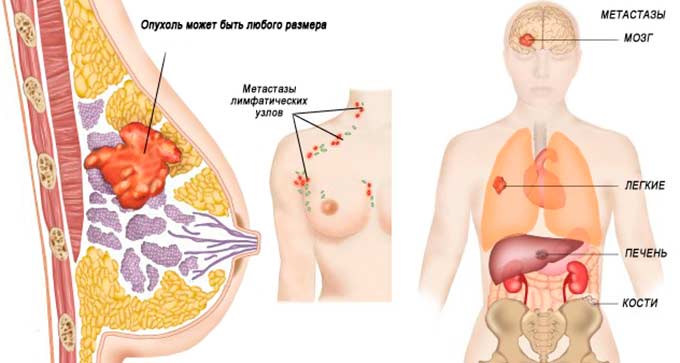
Сегодня хирургия использует более щадящие методы. Так благодаря лампэктомии удаляется только поврежденная доля груди и близкие к ней лимфоузлы. Полная резекция грудной железы практикуется только при 3-ей стадии рака.
Лампэктомия молочной железы, по мнению врачей, является одним из наиболее эффективных методов лечения рака груди на ранних стадиях. Процедура заключается в удалении опухоли вместе с небольшим количеством окружающей ткани, что позволяет сохранить как можно больше здоровой железистой ткани. Это особенно важно для женщин, стремящихся сохранить форму и функцию груди.
Врачи отмечают, что лампэктомия часто сопровождается последующей лучевой терапией, что значительно снижает риск рецидива. Преимущества данного метода заключаются не только в косметическом эффекте, но и в меньшей травматичности по сравнению с полной мастэктомией. Пациенты быстрее восстанавливаются после операции и могут вернуться к привычной жизни. Таким образом, лампэктомия становится оптимальным выбором для многих женщин, позволяя сочетать эффективность лечения с сохранением качества жизни.

Преимущества операции
Среди основных преимуществ лампэктомии, по сравнению с другими разновидностями оперативного лечения, специалисты называют:
- Иссекается только одна опухоль с незначительной частью прилегающих к ней здоровых тканей, что позволяет максимально сохранить естественный вид груди.
- Малая травматизация оперируемого органа.
- Послеоперационный период длится не настолько долго, как при более агрессивных вариациях радикальной терапии и протекает намного легче.
- Грудь после лампэктомии не нуждается в пластике.
- Как показывает практика, лампэктомия в совмещении с лучевой терапией не уступает по эффективности мастэктомии.
Недостатки вмешательства
Из минусов лампэктомии врачи называют:
| Фактор | Характерные особенности |
| Обязательное прохождение лучевого облучения. | Достаточно длительный курс – 5-7 недель, что позволяет полностью уничтожить раковые клетки. Радиотерапия увеличивает срок реконструкции тканей железы. Облучение может провоцировать побочные эффекты: — рвота; — тошнота; — выпадение волос; — ухудшение самочувствия. |
| Возможность проведения лампэктомии зависит от запущенности болезни. | Не применяется при тяжелых стадиях, начиная с третьей. Не выполняется при обширном поражении груди злокачественными клетками. |
| Опасность рецидива рака. | По сравнению с мастэктомией, после лампэктомии риск обострения болезни выше. |
| Проявление осложнений. | При рецидиве болезни или появлении новой злокачественной опухоли повторное радиационное облучение пациенткой переносится крайне тяжело. |
Лампэктомия молочной железы, или органосохраняющая операция, вызывает множество обсуждений среди женщин, столкнувшихся с диагнозом рака. Многие отмечают, что этот метод позволяет сохранить большую часть груди, что значительно влияет на психологическое состояние после операции. Пациенты делятся положительным опытом, подчеркивая, что восстановление проходит быстрее, а эстетический результат зачастую оказывается более удовлетворительным, чем при полной мастэктомии.
Кроме того, лампэктомия часто сопровождается менее выраженными физическими и эмоциональными последствиями. Женщины отмечают, что возможность сохранить часть груди помогает им чувствовать себя более уверенно и сохранять привычный образ жизни. Важно также, что данный метод позволяет проводить последующую лучевую терапию, что увеличивает шансы на успешное лечение. Таким образом, лампэктомия становится не только медицинским, но и психологическим шагом к восстановлению.
В каких ситуациях необходима операция
Основанием для проведения лампэктомии являются следующие патологические состояния:
- Опухолевидное образование имеет незначительные размеры (не менее 4 см), а сама болезнь находится на 1-2 стадии развития без поражения лимфатических узлов.
- Диагностика показала отсутствие злокачественных клеток.
- В молочной железе присутствует только единичное новообразование.
- Отсутствие метастазов в региональных лимфоузлах и кровеносных сосудах, находящихся рядом с опухолью.
- Организм пациентки не располагает наследственным фактором в отношении рака груди и способностью генов BRCA1 и BRCA2 к мутации.
При назначении этой операции также учитываются следующие факторы:
- Возраст женщины.
- Насколько для пациентки важно сохранение молочной железы.
- Степень боязни у женщины по поводу возможных рецидивов.
- Отсутствие противопоказаний к данной операции.
- Возможность полноценного выполнения химиотерапии и облучения.
- Общее состояние организма (особенно важны иммунологические параметры).
Противопоказания к проведению
При каких обстоятельствах нельзя использовать лампэктомию? Противопоказанием для проведения данной операции является присутствие некоторых клинических особенностей:
- Женщина ранее уже проходила облучение в зоне той же самой МЖ при начальных стадиях онкологии.
- Имеется значительное злокачественное поражение либо в одной груди присутствует две и более опухоли.
- Бюст маленького размера, а патологическое уплотнение отличается большим объемом, что после его иссечения приведет к существенной деформации молочной железы.
- Проводилась неоднократная резекция образования, но через время опухоль появлялась повторно.
- В анамнезе присутствуют болезни соединительных тканей (системный васкулит, красная волчанка и прочее), при которых начинают проявляться сильно выраженные негативные эффекты от облучения.
- Присутствует беременность (для данной категории пациенток применение радиации абсолютно противопоказано).
- Женщина не имеет возможности каждый день проходить терапевтический курс облучения.
Могут ли быть осложнения после операции?
Несмотря на хорошие исцеляющие характеристики лампэктомии, специалисты не исключают возможность проявления отдельных осложнений. Степень их выраженности может варьироваться:
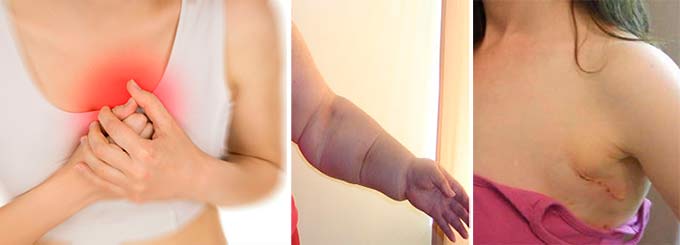
- В области проведения операции отмечается снижение восприимчивости, интенсивность которой зависит от величины удаленного новообразования. Со временем утраченная способность кожи восстанавливается отчасти либо целиком.
- Проявление боли, недомогания и припухлости, которые исчезают после проведения курса послеоперационной терапии.
- Наркоз может вызвать побочные эффекты, как тошнота, головная боль, першение в горле, боль в мышечных тканях, рвота, головокружение и прочие симптомы.
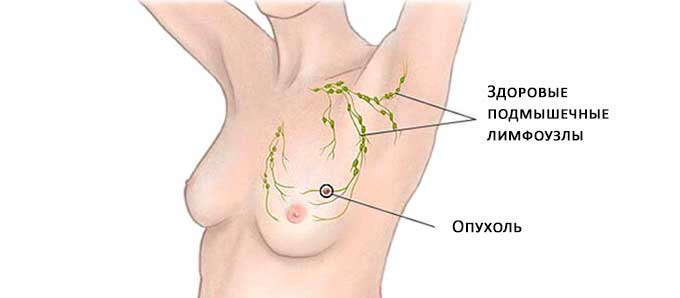
- Из-за удаления лимфоузлов подмышечной впадины возникает дискомфорт при движении рукой, снижается ее функциональность.
- Изменение формы и уменьшение объема прооперированной грудной железы.
- В первые дни после лампэктомии грудь увеличивается в своем объеме вследствие отечности тканей.
- Проявление флебита (воспаление венозных сосудов рук).
- Развитие воспаления вследствие попадания в рану инфекции.
Осложнения, спровоцированные общей анестезией (встречаются редко, всего 1%).
Технологические особенности проведения лампэктомии

Проведение операции можно разделить на несколько ключевых стадий, которые по своей последовательности вытекают одна из другой:
- Подготовка.
- Диагностика.
- Ход операции.
- Реабилитация.
Подготовка к хирургической операции
Подготовительный этап ничем не отличается от тех врачебных рекомендаций, которые необходимо выполнять перед любой другой операцией. Сначала пациентку консультируется врач, уточняет у нее некоторые моменты, например, принимает ли она какие-то лекарства и прочее. Затем беседу с ней проводит анестезиолог.
Лампэктомия делается в условиях стационара с использованием общего наркоза либо анестезии, поэтому за 12 часов до начала оперативного вмешательства женщина не должна принимать пищу и пить любую жидкость.
Диагностика
Перед оперативным вмешательством назначаются некоторые виды диагностики, как сдача лабораторных анализов и аппаратное обследование МЖ.
| Из лабораторных тестов нужно сдать | Из инструментального обследования рекомендуются |
| Анализ крови. Тест мочи. |
УЗИ. МРТ. Биопсия. Маммография. |
Их прохождение позволяет уточнить локализацию новообразования и место нанесения разметок на молочной железе, по которым будет выполняться рассечение грудных тканей, создающих максимальный доступ к опухоли.
Выполнение операции
При данной операции используются следующие варианты анестезии:
- Местная анестезия и седативные лекарства.
- Общий наркоз.
Какой из этих видов анестезии будет использован, зависит от того, насколько обширная область тканей МЖ запланирована к удалению.
В чем заключается техника выполнения лампэктомии и сколько она длится? После всех подготовительных мероприятий специалисты приступают к удалению опухоли:
- Непосредственно перед самой операцией в ткани, окружающие новообразование, вводится специальный безопасный краситель синего цвета, который проникает в близко расположенные лимфатические узлы, что облегчает специалистам их обнаружение.
- Область оперируемого участка кожи обрабатывается антисептическим средством.
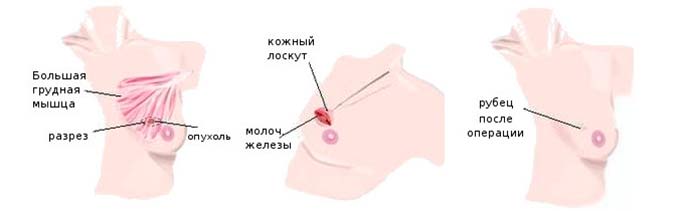
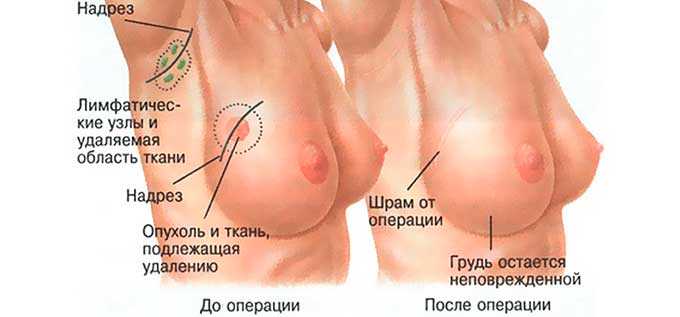
- Посредством электрического ножа выполняются дугообразные разрезы, повторяющие конфигурацию груди. При этом хирург старается максимально сохранить эстетичный вид железы с таким расчетом, чтобы период заживления был минимальным. Место выполнения разреза еще зависит и от локализации уплотнения, а применение электрического хирургического ножа уменьшает интенсивность кровотечения.
- После получения непосредственного доступа к пораженному участку выполняется резекция самой опухоли с незначительным отсечением рядом располагающихся здоровых тканей и так называемых «сторожевых» лимфоузлов. Средняя продолжительность операции – 40 минут.
- Завершающий этап – устанавливается дренажное устройство (резиновая трубка). С его помощью производится отток содержимого раны, что помогает избежать развития гематомы.
- После установки дренажа хирург приступает к зашиванию раны.
Удаленную опухоль и иссеченные с ней ткани отправляют на гистологию для выявления скрытно присутствующих клеток злокачественной формы. В случае их наличия выполняется повторная операция, затрагивающая более обширную область МЖ.
Реабилитационный период
Зачастую пациентки не знают, сколько нужно лежать в стационаре после лампэктомии. Исходя из того, что данный вид операции считается малоинвазивным оперативным методом, то нахождение в клинике предполагает срок в 10-14 дней. Обычно восстановление проходит быстро.
Реабилитация после лампэктомии имеет свои нюансы:
- Первые сутки после операции пациентка находится в реанимационном отделении, где за ней осуществляется обстоятельное медицинское наблюдение.
- Если прооперированная область начинает сильно болеть, то для устранения болевого синдрома назначается прием ненаркотических анальгетиков сильного действия, которые нужно принимать в течение нескольких дней, а также антибиотики для предупреждения воспаления.
- Если не проявляется никаких неожиданных осложнений, уже через день женщина может не только лежать в постели, а и сидеть, и делать небольшие прогулки по палате.
- Через 3-4 дня при условии, что больная чувствует себя стабильно хорошо, ей разрешается самостоятельно перемещаться по отделению больницы. В этот период отменяется прием назначенных обезболивающих медикаментов.
- Спустя 7 дней после операции выполняется снятие швов, позволяется принимать душ.
Для убыстрения регенерации рассеченных тканей сразу же после завершения операции рекомендуется носить компрессорный бюстгальтер, который:
- Массирует грудь.
- Совершенствует кровообращение в МЖ.
- Уменьшает риск послеоперационных осложнений.
Если удалялось злокачественное образование, лампэктомия дополняется радиотерапией или химиотерапией, длительность курса – от 5 до 7 сеансов, что способствует полному уничтожению раковых клеток.
Помимо этого продолжительность послеоперационного периода при лампэктомии зависит от площади иссеченных тканей МЖ:
- 25% тканей – реабилитация занимает 1-2 суток.
- При удалении лимфоузлов восстановительный этап увеличивается до 14 дней.
Предполагаемый прогноз

Степень выздоровления после лампэктомии зависит не только от профессионализма хирурга — важным моментом является и то, на какой стадии развития была обнаружена опухоль.
Соблюдение этих правил позволяет ускорить процесс восстановления организма, и понизить опасность рецидива:
- Не поднимать тяжести больше 5 кг.
- Соблюдать правильное питание.
- Вести здоровый образ жизни.
- Исключить вредные привычки.
- Поддерживать иммунитет витаминами.
Прогноз положительного исхода с тщательным соблюдением всех послеоперационных лечебных мер достаточно высок. Удаление новообразований посредством органосохраняющих операций позволяет выздороветь 75-80% женщинам.
Как показывает практика, после лампэктомии в совмещении с радиотерапией проявление рецидива болезни наблюдаются в единичных эпизодах.
Если опухоль имеет злокачественный характер, при этом присутствует ее метастазирование в остальные органы, врач вместо лампэктомии порекомендует сделать мастэктомию.
Заключение
По мнению онкологов, лампэктомия является достаточно эффективным современным методом хирургии. В совокупности с химиотерапией и радиационным облучением она помогает женщине избавиться от тяжелого заболевания.
Основное достоинство операции в том, что она относится к малоинвазивным видам, при которых выполняется удаление только пораженной области молочной железы, позволяя пациентке сохранить свою естественную женскую красоту – грудь. Однако ее целесообразность допустима только при начальных стадиях болезни и при отсутствии определенных клинических состояний или противопоказаний.
Вопрос-ответ
Каковы преимущества и недостатки лампэктомии?
Преимущества и недостатки лампэктомии В отличие от мастэктомии, при лампэктомии обычно сохраняется сосок и окружающая область. Лампэктомия сохраняет чувствительность соска, кожи и грудной стенки . Это короткая процедура, и вы, скорее всего, сможете отправиться домой в тот же день. Лампэктомия имеет более быстрый период восстановления.
Сколько лежат в больнице после лампэктомии?
Операция длится около 1 часа, после чего пациентка находится в стационаре 3-4 дня. Швы снимают примерно через 7 дней.
Какой самый эффективный метод на сегодняшний день лечения рака молочной железы?
Хирургическое лечение Хирургическое вмешательство — основной метод лечения рака молочной железы вплоть до III стадии. Операция предназначена для удаления максимального объема опухолевой ткани, что в зависимости от стадии рака обеспечивает пациенту выздоровление или замедление прогрессирования болезни.
Наиболее радикальной операцией по поводу рака молочной железы является?
ПОКАЗАНИЯ К ОПЕРАЦИИ Наиболее радикальная операция – полное удаление молочной железы, то есть мастэктомия. Компромиссный вариант – резекция, представляющая собой удаление опухоли, а также расположенных рядом тканей – фасции грудной мышцы, лимфоузлов, магистральных протоков.
Советы
СОВЕТ №1
Перед процедурой обязательно проконсультируйтесь с врачом, чтобы получить полное представление о процессе лампэктомии и возможных рисках. Это поможет вам принять обоснованное решение и снизить уровень тревожности.
СОВЕТ №2
Убедитесь, что у вас есть поддержка близких людей в период восстановления после операции. Эмоциональная и физическая поддержка могут значительно облегчить процесс реабилитации.
СОВЕТ №3
Следуйте всем рекомендациям врача по уходу за операционной областью и соблюдайте назначенный режим. Это поможет избежать осложнений и ускорить процесс заживления.