Рак груди и беременность является опасным сочетанием. В некоторых случаях онкология оказывает пагубное влияние и на внутриутробное развитие плода.
Рассмотрим вероятные риски патологической ситуации у будущих мамочек, обязательно ли делать аборт, и в чем заключаются особенности терапии болезни в период вынашивания ребенка.
Может ли беременность защитить от рака молочной железы
Может ли беременность и дальнейшее кормление грудью защитить от рака МЖ? Гестация действительно предотвращает развитие злокачественного процесса в тканях молочных желез. Однако не от всех видов раковых новообразований, а только от тех, которые имеют гормонозависимый характер.
Как показывают научные исследования:
- Беременность понижает вероятность формирования атипичного уплотнения гормонозависимого типа.
- Рождение ребеночка до 20 лет уменьшает опасность проявления РМЖ на 50%.
- Каждая последующая беременность дополнительно снижает риск онкологии на 11%.
- При других видах РМЖ вероятность проявления злокачественного заболевания такая же, как и вне беременности.
- Возникновение рака понижается в долгосрочном будущем, примерно через 10-15 лет после беременности.
- В первое время после гестации и родоразрешения вероятность развития РМЖ наоборот возрастает. Правда такой риск не очень большой, но все-таки он присутствует.
- Наступление беременности и роды у женщины старше 30 лет повышает риск онкологии в 2-3 раза.
- Беременность в возрасте старше 40 лет увеличивает опасность РМЖ в 4-5 раз.
- Неоднократные роды хотя и снижают степень риска рака груди, но окончательно его не исключают.
- Если женщина неоднократно рожала, но она является носителем мутационной клетки, то возможное проявление злокачественной опухоли увеличивается с каждой последующей гестацией.
- Проявление онкологии при отсутствии лактации и ГВ после рождения ребенка повышается в 2 раза.
Рак груди и беременность — тема, вызывающая множество вопросов и опасений. Врачи отмечают, что наличие онкологии не всегда является препятствием для зачатия. Однако важно учитывать стадию заболевания, тип рака и методы лечения. Некоторые женщины, перенесшие лечение, могут успешно забеременеть и родить здорового ребенка. Тем не менее, врачи подчеркивают необходимость тщательного планирования беременности. Это включает в себя консультации с онкологом и акушером-гинекологом, чтобы оценить риски и выбрать оптимальный подход. Важно помнить, что каждая ситуация уникальна, и решение должно приниматься индивидуально, с учетом здоровья матери и будущего ребенка.

Развитие РМЖ во время беременности
Что способствует формированию опухоли в тканях МЖ у беременных женщин? В большинстве случаев развитие болезни начинается до зачатия, однако она чаще всего обнаруживается случайным образом – при самостоятельной пальпации груди либо у гинеколога.
На самом деле рак МЖ не проявляется сразу, у него имеется скрытый период течения. К тому же рост злокачественных новообразований происходит очень медленно на протяжении нескольких месяцев, а то и лет.
С другой стороны не исключается формирование заболевания непосредственно в период беременности, ведь с зачатием ребенка в женском организме происходят резкие изменения, которые затрагивают многие системы и внутренние органы, в том числе и грудь.
Рак грудной железы у беременных чаще всего провоцируется чрезмерными скачками гормонального фона, особенно повышенным уровнем эстрогена.
Именно этот гормон является виновником резких перемен в женском бюсте в первом триместре:
- Рост объема груди.
- Набухание желез.
- Увеличение грудных долей.
- Повышенная чувствительность.
- Изменение консистенции структурных тканей.
Указанные симптомы не позволяют своевременно распознавать РМЖ на его начальном этапе. Обычно рак обнаруживается на 23-24 недельном сроке, то есть, примерно в середине вынашивания плода. В данной ситуации аборт делать поздно, а рожать еще рано.
Обязательно ли прерывать беременность при раке груди
Современная медицина считает, что пациентка с онкологией может пройти необходимое противоопухолевое лечение и родить абсолютно здорового малыша.
Основная опасность рака груди во время беременности заключается в следующем:
- Необходимость ограничения диагностических процедур для полноценного определения первичного диагноза.
- Невозможность использования полноценного комплексного терапевтического подхода.
- Стремительное прогрессирование рака и формирование метастазов.
- Тяжелое воспаление тканей, расположенных вокруг опухоли.
Для поздних стадий рака характерен распад опухоли. Вследствие этого происходит интоксикация организма беременной женщины, что в свою очередь чревато для плода внезапной гипоксией.
В отношении прерывания беременности при РМЖ, то, как показывают последние исследования, даже если злокачественное уплотнение имеет гормонозависимый характер (спровоцировано повышенным уровнем эстрогенов), аборт никак не влияет на дальнейшее течение патологии и выживаемость женщины.
Однако при определенной клинической совокупности онкологического процесса не исключается срочный аборт:
- Требуется начать срочное обстоятельное лечение с целью сохранения жизни пациентки.
- 3-4 стадия РМЖ отличается тяжелым течением, поэтому нуждается в продолжительной терапии с применением агрессивных методов, которые могут негативно повлиять на эмбрион.
- У женщины присутствует многоплодная гестация, например, двойня.
При большом сроке (более 32 недель) возможен перенос требуемых терапевтических манипуляций на послеродовой период.
Рак груди и беременность — тема, вызывающая множество вопросов и опасений. Многие женщины, пережившие онкологию, задаются вопросом о возможности зачатия. Врачи отмечают, что беременность после лечения рака груди возможна, но требует тщательного планирования и наблюдения. Важно учитывать стадию заболевания, тип лечения и общее состояние здоровья. Некоторые исследования показывают, что беременность не увеличивает риск рецидива, однако каждая ситуация уникальна. Женщины часто делятся своими переживаниями, подчеркивая важность поддержки со стороны врачей и близких. Психологический аспект также играет значительную роль: многие чувствуют страх и неуверенность, но с правильным подходом можно успешно справиться с этими вызовами и построить семью.
Влияние рака МЖ на эмбрион

Онкология не располагает доказательной базой, что рак груди при беременности может нанести вред будущему ребенку.
Специалисты единодушны во мнении:
- Раковые клетки не способны передаваться эмбриону.
- Плод никоим образом не страдает от заболевания матери.
- Атипичные клетки не оказывают отрицательного влияния на внутриутробное развитие ребеночка.
На самом деле явная опасность для плода кроется в лечебных мероприятиях, практикуемых при патологии, особенно если она достигла последних стадий. К примеру, применяемые противоопухолевые медикаменты обладают побочными эффектами, в том числе могут вызывать:
- Тошноту.
- Рвоту.
Подобные явления в сочетании с токсикозом беременных способны привести к ряду негативных последствий:
- Значительному ухудшению самочувствия онкобольной.
- Развитию различных осложнений.
- Отрицательному влиянию на внутриутробное развитие плода.
В основном различные отклонения у новорожденных связаны с преждевременными родами.
Совсем недавно, чтобы как можно быстрее начать лечение болезни, беременной стимулировали процесс родоразрешения на 34 неделе, вследствие этого ребеночек появлялся на свет недоношенным. Сегодня при правильно подобранном и эффективном лечении акушеры стараются проводить роды не раньше 36-37 недельного срока.
Когда начинать лечение
Рак молочной железы у беременных нуждается в специфическом терапевтическом подходе, который подбирается с учетом клинических особенностей патологической ситуации:
- Триместр беременности.
- Стадия рака.
Исходя из срока беременности, применяются различные терапевтические методики, при этом:
- Оперативное вмешательство применяется в любом триместре.
- Химиотерапия возможна не ранее второго триместра либо на более позднем сроке.
Обычно практикуется следующее:
| Стадии РМЖ | Рекомендуемые лечебные мероприятия |
| 1-2 | Выполняется операция без прерывания беременности. |
| Химиотерапия проводится на 2-3 триместре. | |
| Лучевая терапия откладывается на послеродовой срок. | |
| Гормонотерапия не проводится из-за тератогенного воздействия антагонистов эстрогенов. | |
| 3-4 | Проводится срочное оперативное вмешательство. |
| Назначается безотлагательный курс химиотерапии, прописываются препараты, которые минимально безвредны для плода. | |
| Лучевая терапия не всегда практикуется, так как в случае повышенной дозы облучения может наступить гибель плода либо ребенок родится с врожденными аномалиями. | |
| Выполняется аппаратная диагностика для выявления локализации метастазов. | |
| Остальная схема лечения такая же, как и вне гестации. |
Хирургическое лечение
При беременности наиболее приемлемым вариантом считается удаление опухоли оперативным путем. При этом практикуются различные виды операций:
- Радикальная мастэктомия. Является оправданным лечебным мероприятием при первичных стадиях онкологии. По показаниям дополняется аксиллярной диссекцией, при этом лучевое облучение не практикуется.
- Секторальная резекция МЖ, квадрантэктомия или лампэктомия используются намного реже.
Пластические операции будущим мамочкам противопоказаны, их проведение возможно только после родов.
Химиотерапия
Прохождение лечения посредством химии беременными женщинами требует особого подхода:
- Антинеопластические препараты разрешено принимать не ранее 14 недели беременности.
- Чем позже будет начата медикаментозная терапия, тем ниже риск развития врожденных уродств у плода.
Предпочтение отдается таким средствам:
- Цитостатики алкилирующей группа.
- Антибиотики антрациклинового типа.
При распространенной форме РМЖ может быть назначена неоадъювантная полихимиотерапия, которая выступает как подготовительный лечебный этап перед операцией.
Применение химиотерапии на 2-3 стадии онкологии может спровоцировать:
- Преждевременные роды.
- Мертворождение.
- Сильное послеродовое кровотечение.
- Задержку внутриутробного развития ребенка.
- Осложнения воспалительного характера у женщины (хориоамнионит, эндометрит и прочее).
- Снижение клеток крови в костном мозге (миелосупрессию) как у беременной, так и малыша.
Беременность после рака молочной железы
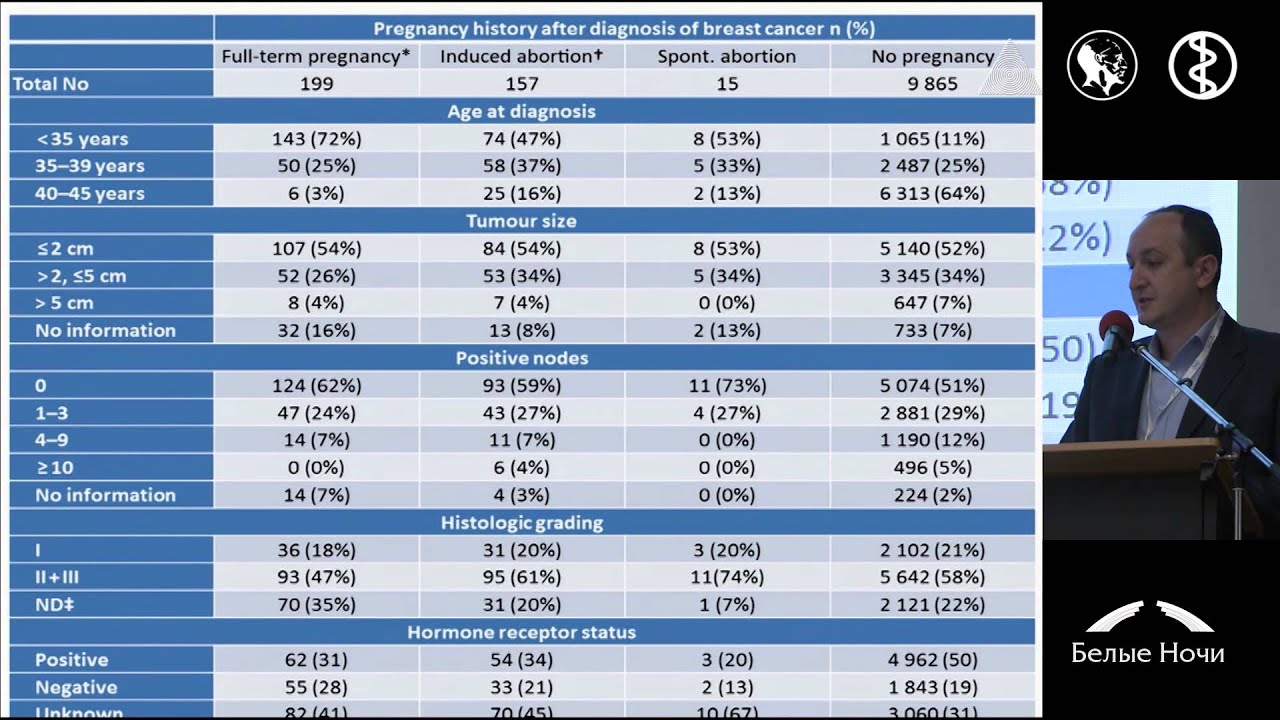
Можно ли планировать беременность после рака молочной железы? Ответить на этот вопрос может только лечащий врач-онколог, так как каждый злокачественный процесс имеет индивидуальный характер.
Прежде чем дать утвердительный ответ специалист всесторонне анализирует клиническую ситуацию, учитывая следующие моменты:
- Общие показатели здоровья женщины.
- Наличие генетической предрасположенности к злокачественным процессам.
- Степень вероятных рисков для женщины и будущего малыша.
- Состояние гормонального фона.
РМЖ является сложным заболеванием, которому требуется длительное лечение с применением довольно серьезных лекарственных средств. Как правило, терапия продолжается в течение пяти лет, а то и больше.
К тому же, организм нуждается в восстановлении и обновлении. Вследствие этого врачи настоятельно рекомендуют воздержаться от зачатия, ведь наступление гестации это еще и гормональный всплеск, на фоне которого могут возникнуть плохо контролируемые патологические процессы, в том числе и внезапное проявление метастазов.
Когда можно планировать беременность
Врачи подчеркивают, забеременеть можно только после прохождения обстоятельного лечения. Во избежание непредвиденных отрицательных проявлений необходимо прислушаться к рекомендациям специалистов.
Можно ли планировать зачатие после рака МЖ? Зачатие возможно:
- Только через 6 месяцев после завершения химиотерапии.
- Не раньше чем через 3 месяца после окончания гормональной терапии.
Однако оптимальным вариантом является наступление беременности не раньше, чем:
- Через 2 года после завершения комплексного лечения при узловой форме опухоли, но при условии, что за это время не проявлялось признаков рецидива.
- Через 5 лет при инфильтративном типе онкологии без метастазов.
Помимо этого:
- Грудное вскармливание – приветствуется.
- На всем протяжении гестации женщине придется принимать гормональные средства, которые помогут избежать осложнений, как для ее жизни, так и плода.
Для минимизации отрицательных последствий пациентке лучше проконсультироваться с доктором, который соберет подробный анамнез и проанализирует степень возможной опасности.
Влияние онкологии на зачатие
Практически все виды терапевтических методик, применяемых в лечении онкологии МЖ, могут негативно повлиять на репродуктивные функции женского организма, тем самым снизив способность к зачатию ребенка.
Особенно негативное влияние оказывают:
- Лучевая терапия.
- Химиотерапия.
Они обладают высокой токсичностью, что отрицательно сказывается на функциональности детородных органов женщины:
- Угнетается активность яйцеклетки.
- Существенно изменяется гормональный фон.
- Повреждаются половые клетки на генетическом уровне.
Обычно все эти нарушения носят временный характер и при успешном завершении лечения онкологии через некоторое время восстанавливаются, однако в отдельных эпизодах может наступить полное бесплодие.
Сегодня специалисты работают над лечебными методиками, позволяющими максимально сохранить детородную функцию женского организма.
Одним из инновационных направлений является взятие у пациентки неповрежденных яйцеклеток до начала прохождения химии и других агрессивных лечебных мероприятий. Проводится заморозка (криоконсервация) половых клеток, которые в дальнейшем позволяют зачать и родить здорового малыша.
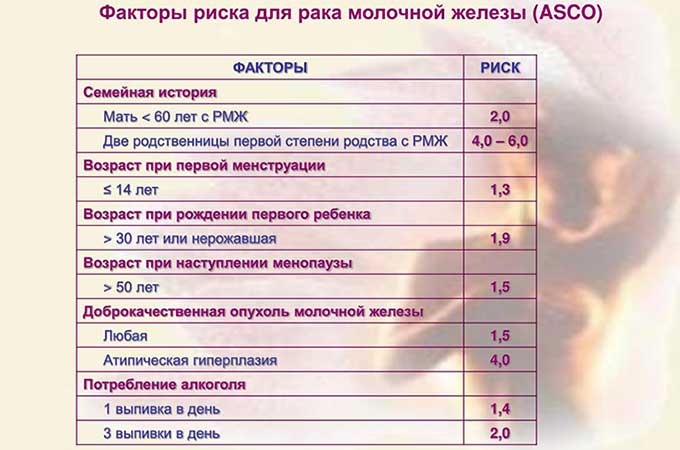
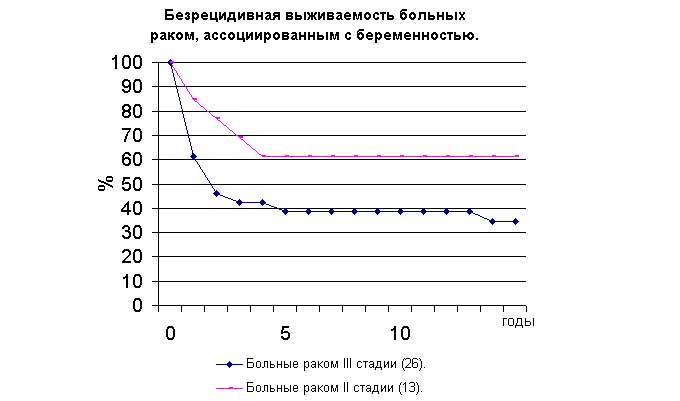
Предполагаемые риски рецидива заболевания
Вероятность проявления рецидива рака МЖ зависит от характера течения болезни до лечения:
- Размер новообразования.
- Тип рака.
- Возраст пациентки.
- Состояние организма женщины на момент планирования зачатия.
- Общая клиническая картина недуга.
- На какой стадии заболевания было начато лечение.
Помимо этого опасность повторного развития новообразования возрастает при наличии таких факторов:
| Риск | Особенности |
| Гормональный фон | Нарушение равновесия гормонов является основополагающим провокатором злокачественных новообразований. |
| Наследственность | Наличие рака груди у кровных родственников предыдущего поколения повышает опасность онкологии в 2 раза. При необходимости женщине рекомендуется пройти генетическое исследование. |
| Ожирение Гиподинамия Хронические стрессы |
Совокупность этих факторов является причиной развития многих патологий, в том числе и РМЖ. Наличие избыточного веса – явный признак некорректной функциональности эндокринной системы и нарушения гормонального равновесия. |
| Эндокринные отклонения | Проявлению рака содействуют: — Раннее наступление менструации (до 12 лет). — Высокий уровень эстрогена. — Нерегулярный месячный цикл. — Мастопатия. |
| Вредные привычки и неблагополучная экология | Чрезмерное употребление алкоголя, увлечение наркотиками и курение увеличивает вероятность онкологии. Провоцирующим фактором является и загрязненная экология (радиоактивные вещества и прочее). Негативное влияние на организм оказывают и вредные условия труда. |
| Кисты Доброкачественные опухоли Воспалительные процессы хронического течения |
При наличии в анамнезе подобных факторов в несколько раз повышается вероятность зарождения злокачественной опухоли. |
Особенности ведения беременности и родов при раке грудной железы
Во избежание предполагаемых негативных последствий пациентке необходимо находиться под пристальным наблюдением специалистов:
- Онколога.
- Гинеколога.
- Генетика.
- Психолога.
- Химиотерапевта.
В отношении родоразрешения, врачи:
- Настаивают на естественных родах, если не имеется значимых противопоказаний.
- Кесарево сечение выполняется исключительно по медицинским показаниям либо при крайне тяжелой экстрагенитальной патологии, которая несовместима с нагрузками во время родовой деятельности.
Выводы
Развитие злокачественной опухоли в молочной железе у беременных не является приговором. Благодаря достижениям современной медициной своевременно начатое лечение позволяет женщине успешно родить здорового ребенка.
Единственная трудность заключается в невозможности использования некоторых диагностических процедур в период гестации и отдельных лечебных методик.
Вопрос-ответ
Можно ли беременеть, если был рак молочной железы?
Вылеченный рак груди не препятствует наступлению беременности. Сомнения, что гормоны, вырабатываемые у беременных женщин могут оказать неблагоприятное влияние после лечения гормонозависимого рака груди – не подтвердились.
Можно ли забеременеть с онкологией?
Несмотря на то, что при лечении злокачественных процессов применяют специфические препараты и методики, оказывающие негативное влияние на организм в целом и репродуктивную функцию в частности, планировать беременность после онкологии возможно.
Советы
СОВЕТ №1
Перед планированием беременности обязательно проконсультируйтесь с онкологом и гинекологом. Они помогут оценить ваше состояние и риски, связанные с беременностью после лечения рака груди.
СОВЕТ №2
Обсудите с врачами возможные варианты лечения, которые могут быть безопасны во время беременности. Некоторые методы могут быть адаптированы для минимизации риска для вас и вашего ребенка.
СОВЕТ №3
Поддерживайте здоровый образ жизни, включая сбалансированное питание и регулярные физические нагрузки, чтобы укрепить организм и повысить шансы на успешную беременность.
СОВЕТ №4
Не забывайте о психологической поддержке. Беременность после рака может вызывать стресс и тревогу, поэтому важно иметь доступ к психологу или группе поддержки для женщин, переживших онкологию.